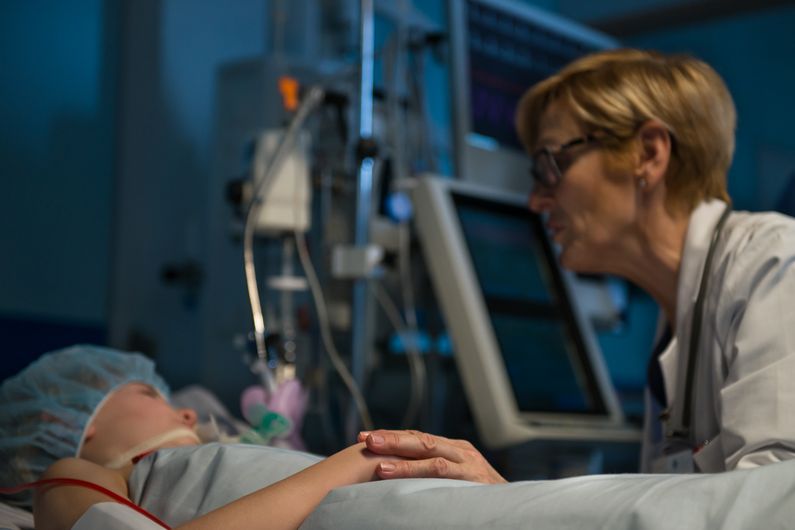
La transfusion de globules rouges frais n’améliore pas le sort des enfants traités aux soins intensifs
- Salle de presse
Le 10 décembre 2019
- UdeMNouvelles
Les résultats de l’étude ABC-PICU remettent en question les politiques hospitalières exigeant une utilisation préférentielle de culots globulaires plus frais.
Une nouvelle étude menée par le CHU Sainte-Justine, l’Université de Montréal et la Washington University School of Medicine à Saint Louis a démontré que, chez des enfants anémiques traités dans les unités de soins intensifs, la transfusion de culots globulaires plus frais ‒ entreposés pendant sept jours ou moins ‒ n’est pas plus bénéfique que la transfusion de culots stockés plus longtemps et ne fait pas diminuer le risque de mortalité ni la fréquence et la gravité des défaillances d’organes. Ces résultats paraissent en ligne aujourd’hui dans la revue médicale Journal of the American Medical Association.
Une forte proportion des enfants traités aux soins intensifs sont anémiques. La transfusion de globules rouges constitue la seule façon de traiter rapidement une anémie assez grave pour mettre la vie d’un patient en danger. Les globules rouges sont conservés par les banques de sang sous la forme de culots globulaires qu’on peut entreposer jusqu’à 42 jours. Certaines données publiées au cours des dernières décennies laissaient entendre que la transfusion de culots globulaires stockés plus longtemps serait moins avantageuse que la transfusion de culots mis en réserve moins longtemps. Ce nouveau constat devrait rassurer les patients, les parents et les médecins: la pratique actuelle des banques de sang, qui consiste à fournir des culots globulaires entreposés plus longtemps, est sécuritaire et efficace chez ces patients particulièrement fragiles.
Cette étude, l’un des plus grands essais cliniques randomisés pédiatriques, a été financée par les Instituts de recherche en santé du Canada, le National Heart, Lung, and Blood Institute aux États-Unis, le Programme hospitalier de recherche clinique en France et le ministère de la Santé et des Services sociaux du Québec.
L’étude a été menée conjointement par deux chercheurs principaux: la Dre Marisa Tucci, du CHU Sainte-Justine et de l’Université de Montréal, et le Dr Philip Spinella, de la Washington School of Medicine à Saint Louis. Selon ces deux pédiatres-intensivistes, l’étude démontre que les médecins qui traitent des enfants aux soins intensifs ne devraient pas craindre d’utiliser des culots globulaires stockés depuis plusieurs jours. En fait, les résultats de cette étude indiquent même qu’il n’est pas avisé d’exiger du sang plus frais, sauf peut-être dans quelques circonstances exceptionnelles. L’application des résultats de l’étude devrait faciliter le travail des banques de sang, qui n’auront plus à répondre à l’exigence formulée par certains médecins de fournir du sang plus frais à leurs patients.
Pratique usuelle pour éviter le gaspillage
Les culots globulaires sont habituellement administrés dans les unités de soins intensifs pédiatriques à des enfants très malades dont les besoins transfusionnels sont grands comme ceux qui souffrent d’un traumatisme grave ou qui suivent des traitements de chimiothérapie, ceux qui ont subi une chirurgie majeure qui a entraîné des pertes sanguines importantes ou qui sont atteints de maladies comme l’anémie falciforme ou la thalassémie. La pratique usuelle des banques de sang de la grande majorité des hôpitaux est d’écouler les culots les plus anciens en stock afin d’éviter que les produits deviennent périmés. Cependant, il est bien connu que des culots globulaires entreposés moins longtemps sont préférentiellement donnés à certains enfants même s’il n’existe aucune preuve qu’une telle pratique soit bénéfique.
Afin de combler ce manque de preuves, les chercheurs de l’étude Age of Blood in Children in Pediatric Intensive Care Units (ABC-PICU) ont mené un grand essai randomisé auprès de patients admis dans des unités de soins intensifs de 50 centres hospitaliers. L’étude a débuté en février 2014 et s’est terminée en novembre 2018; 1461 patients âgés de 3 jours à 16 ans admis aux soins intensifs ont été recrutés aux États-Unis (29 hôpitaux), au Canada (10), en France (8), en Italie (2) et en Israël (1); le CHU Sainte-Justine était le centre coordonnateur de l’étude au Canada et a recruté le plus grand nombre de patients (plus de 160).
C’est l’équipe du Dr Dean Fergusson, du Centre for Practice-Changing Research de l’Université d’Ottawa, qui a effectué les analyses scientifiques avec les Drs Tucci et Spinella. Dans l’étude ABC-PICU, la moitié des patients a reçu du sang entreposé pendant 7 jours ou moins alors que l’autre moitié a reçu du sang stocké plus longtemps. Le critère de jugement principal était la mortalité ou l’apparition d'une défaillance d’organe (atteinte de la fonction d’un ou de plusieurs organes, aussi dénommée «défaillance multiviscérale»).
Pas de réduction de défaillance multiviscérale
L’étude a démontré que la transfusion de sang plus frais n'avait pas réduit la mortalité ni l’importance de la défaillance multiviscérale comparativement à ce qui était noté dans le groupe transfusé avec du sang plus ancien. En fait, le sort des enfants était le même dans les deux groupes : une défaillance multiviscérale est survenue chez 20,2 % des enfants ayant reçu du sang frais par comparaison à 18,2 % chez ceux ayant reçu du sang entreposé plus longtemps.
Le grand nombre de patients recrutés renforce les conclusions qu’on peut en tirer. De plus, la diversité géographique des lieux d’étude et des patients autorise l’applicabilité des constats à l’ensemble des enfants admis dans une unité de soins intensifs. Malgré tout, les chercheurs mentionnent quelques réserves. L’étude n’a pas pu déterminer si les transfusions de sang entreposé particulièrement longtemps (plus de 35 jours) ont un effet sur le taux de survie à long terme des enfants transfusés. De plus, on peut se demander si les résultats seraient différents chez les patients qui ont besoin d’un volume de transfusion sanguine très élevé, car la majorité des participants à l’étude ABC-PICU ont reçu des volumes de sang plutôt modestes.
Il reste que l’étude ABC-PICU montre clairement que la pratique courante est sécuritaire et qu’il n’y a pas d’avantages à transfuser du sang plus frais. Ces données sont probablement applicables à presque tous les enfants traités aux soins intensifs.
À propos de cette étude
L’article «Effect of Fresh vs. Standard-issue Red Blood Cell Transfusions on Multiple Organ Dysfunction Syndrome in Critically Ill Pediatric Patients», écrit sous la direction de Marisa Tucci et Philip Spinella, est paru dans le Journal of the American Medical Association.
À propos du Centre de recherche du CHU Sainte-Justine
Le Centre de recherche du CHU Sainte-Justine est un établissement phare en recherche mère-enfant affilié à l’Université de Montréal. Axé sur la découverte de moyens de prévention innovants, de traitements moins intrusifs et plus rapides et d’avenues prometteuses de médecine personnalisée, il réunit plus de 200 chercheurs, dont plus de 90 chercheurs cliniciens, ainsi que 500 étudiants de cycles supérieurs et postdoctorants. Le centre est partie intégrante du Centre hospitalier universitaire Sainte-Justine, le plus grand centre mère-enfant au Canada.
Relations avec les médias
-
Danika Landry
CHU Sainte-Justine -
Julie Gazaille
Université de Montréal
Tél: 514 343-6796